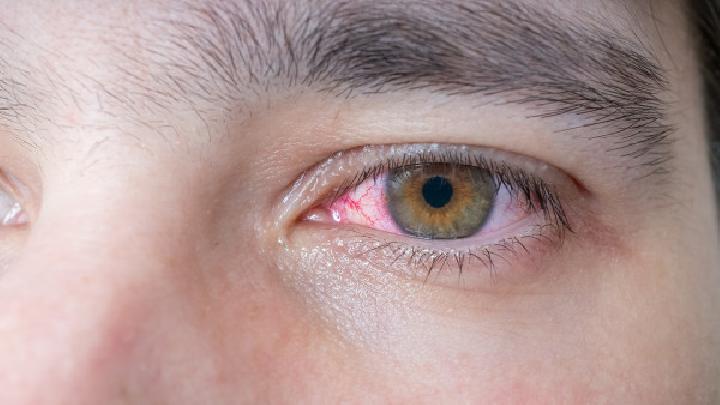
1.眼部病变 主要侵犯眼前,眼后结构病变少。表现为秃眉、秃睫毛、倒睫、兔眼、角膜炎、上巩膜炎、巩膜炎、虹膜睫状体炎、葡萄膜炎。
2.角膜病变
(1)念珠状角膜神经病变:与神经相关的早期重要角膜病变,神经局限性肿胀,呈念珠状(beading)。病变神经中有成堆的麻风细胞和少量的淋巴细胞和浆细胞浸润,可以自行消退,也可以因钙化而持续数年。
(2)浅点角膜炎:是麻风病发病前10年中最常见的角膜病变。有意识的症状很轻微。一开始,病变经常出现在颞上象限的近角膜边缘,上皮下基质中有小而分散的灰白色点状浊度。由于病变很小,它经常被遗漏。随着疾病的发展,点状浊度可以扩展到其他象限,并相互融合到深度侵犯中。瞳孔区域会影响视力。
(3)血管阴性角膜浊度:麻风病发病后20年内,随着角膜炎的发展,血管生长到角膜中心,导致血管阴性角膜浊度。更多的麻风菌通过血液进入角膜,产生新的渗透性病变,有时在新的血管网中形成珍珠样的小麻风瘤。严重时可扩展到相邻的结膜。
(4)角膜麻风瘤或结节:早期结节性病变罕见。如果发生,偶尔会出现在外角膜边缘附近的上巩膜上。这种病变多发生在晚期患者(20年或20年以上)。结节可以多发,甚至围绕角膜边缘,但最常见、最大的结节多发生在外角膜边缘。如果结节侵入整个角膜,可能会发生硬化性角膜炎、角膜变性或各种慢性角膜病变。
当麻风病患者出现典型的皮损伴神经症状时,更容易结合明确的发病史进行诊断。当早期症状不典型、轻微时,往往容易误诊或漏诊。麻风病诊断的主要依据是:
1.特殊临床皮疹、外周神经肿大和感觉障碍。
2.皮肤刮片找抗酸菌。
3.组织病理检查。
4.经过综合分析,对麻风接触史等方面的数据进行了判断。
诊断需要上述四项中的两项才能诊断,最可靠的基础是在皮肤的麻风杆菌。

在收集病史时,患者可能因畏惧心理而隐瞒病情。医生应充分取得患者的信任与合作,重点了解其症状发生经过及家庭传染接触史。检查身体时应着重注意具有诊断价值的局部感觉障碍和神经粗大。如感觉障碍出现在皮损部位和麻木闭汗区域,则更具诊断价值。从皮肤组织中检查麻风杆菌(查菌)对诊断虽很重要,但查菌阴性时不能排除麻风,尤其在结核样型麻风多为阴性。查菌阳性时,还应注意与其他抗酸杆菌的鉴别。临床常用细菌指数(BI)和形态指数(MI)表示麻风杆菌在组织中的存在。根据细菌指数或细菌密度指数Ridely检查各部位细菌密度的总和,然后除以检查部位数。Ridely计数方法各级之间的差异为10倍。形态指数是指麻风杆菌(活细菌)在总细菌量中的完整比例。在实际应用中很难标准化,因此只报告和描述细菌的形式。除了反映麻风杆菌的含量和形式外,这两个指数还可以作为药物疗效评价的指标。此外,还应诊断麻风病的类型、病变的活动、功能障碍以及是否有后遗畸形,以帮助正确的临床治疗。






